
9月18日、メルクバイオファーマ株式会社主催の「がん領域におけるSDM(協働意思決定)セミナー」が開催された。今回のセミナーは、同社が実施した「SDM(協働意思決定)に関する意識と実態調査*」の結果が公表されたことが背景にある。
*結果の詳細は
こちら
中山健夫先生(京都大学大学院 医学研究科)によると、人間を対象に疫学や統計学を活用できるようになってきた今、エビデンス(根拠)に基づく医療(EBM)が重要視されている。
EBMは、最良の研究によるエビデンス、臨床的熟練、患者の価値観、そして状況(患者さん自身の年齢や合併症などの個別性・多様性、医療を受ける場所)の4つを統合して実施する必要がある。そして、この実現に不可欠なのがSDMだという。
SDMは、医療者と患者さんのコミュニケーションによって「情報、目標、責任」の共有を進めていくこと、と中山先生。医療者が専門知識や経験に基づいて提示する治療選択肢が正解とされるインフォームドコンセントとは違い、SDMにおいては、医療者と患者さんが話し合いを通して一緒に悩みながら未知の着地点を探していくことになる。「どうしていいか分からないときは、相談して、協力して、一緒に悩んで決めましょう。SDMは(困難な)意思決定と合意形成を同時に行うコミュニケーションです」(中山先生)
また中山先生は、日本医療研究開発機構(AMED)の初代理事長の言葉である“LIFE=生命、生活、人生“という3つの概念にちなんで、医学研究も、医療も、そしてSDMも、人間の“LIFE”を支えるためにある、と語った。
大家基嗣先生(慶應義塾大学医学部 泌尿器科)は、患者さんの個別性と多様性が重視される今、病気と治療が1:1対応ではないと話す。「SDMは、個々の患者さんにとってベストな治療を一緒に探し、患者さんが前向きに治療に向き合っていくためにとても重要な概念です」(大家先生)
以下は、今回の調査結果を踏まえて同セミナーで実施されたパネルディスカッションから、各登壇者のコメントを抜粋して紹介する。
結果1:がん患者さんの79.0%がSDMを知らないと回答した一方で、95.5%は医師と話し合った上で一緒に治療方法を決めたいと回答

(以降グラフはすべて調査結果より)
池田明香氏(NPO 法人キャンサーネットジャパン)は、患者には、現状を伝えたい、知ってもらいたい、という思いがある一方で、SDMに関わる2つの誤解があることを指摘。1つはSDMのためには勉強が必要だという誤解。本来SDMは、治療選択肢に対するメリット・デメリットと自分の価値観を擦り合わせながら治療を考えていくこと、自分の生き方と向き合うことだと、池田氏は強調した。またもう1つは、SDMは自分で責任を取る必要があるという誤解。「責任を取らなければいけないと捉えるのではなく、自分のことを自分で決められるのは、とても幸せなことと考えて進めていければよいと思います」(池田氏)
中山先生は、SDMは義務ではなく患者さんそれぞれに合った形で実施されるべきものであることが大前提であるとした上で、積極的に治療決定に関わりたいと考える患者さんには最大限サポートできる体制がある一方で、「医師に治療選択を委ねる」という決断も、SDMのひとつの形であると話した。
大家先生は、患者さんの医者に対する遠慮を解消するための雰囲気作りの大切さを強調。「(がんの治療選択は)患者さんの人生にとって重大なことです。納得できるまで時間をかけて決められるように、医師側もどっしり構えていることが大切であると思います」(大家先生)
結果2:選択した治療方法の満足度が高い(後悔が少ない、納得している)患者さんほど、SDM実施スコアが高い
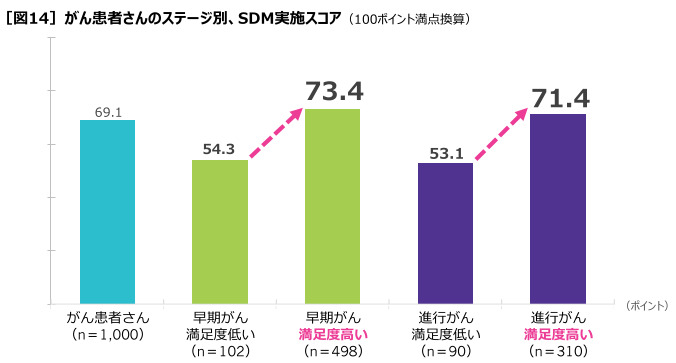
池田氏は、たとえ自分が望む結果にならなかったとしても、医師に相談し、十分なコミュニケーションができれば、患者さんの納得につながるのではないかと考察した。
また大家先生は、できるだけ不安を取り除くために時間をかけて考えることが重要であり、医師との十分なコミュニケーションが成立すれば、患者さんの満足度につながることを示唆する結果であるとコメントした。
結果3:治療において大切にしたいことの上位2位は、納得できる治療であること、辛くない治療であること
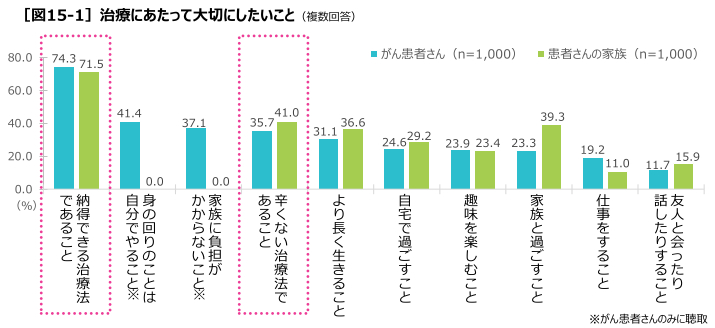
中山先生は、医師は生存期間をいかに改善するかということを重視しがちである一方で、患者さんは治療の先の生活・人生を見ている点を強調し、これからのがん治療はより広い視点で考えていく必要性があるとコメントした。
また大家先生によると、治療に求めるものは、年齢や職業などのライフスタイルなどによってそれぞれなので、初対面で踏み込んで聞けるものではない。何度も話をしながら時間をかけて深掘りし、少しずつ核心に近づいていくイメージで患者さんと接しているとコメントした。
結果4:患者さんの35.3%が主治医に聞けずに後悔したことがあると回答

池田氏は、「先生の前ではいい患者であろう」という気持ちが働き、日常で気になっていることを医師の前で言い出せないことを指摘。その解決策として、体調をその都度メモとして残し、自分の症状を客観的に確認できるようにすることを挙げた。「メモを先生に見せるかどうかは自由ですが、診察前にメモを見返すだけでも、先生に相談する後押しになるのかなと思います」と池田氏。また、医師の診察前に、患者さん向けのガイドラインなどを見ながら自身の状況を把握しておくことが、不安要素の解消につながるのではないかとコメントした。
最後に中山先生は、SDMは患者さんにとっていい面ばかりではないことに言及。患者さんが自分の治療と向き合った結果、望む治療が難しい場合など、自分にとって都合が悪い情報も受け入れる必要が出てくる。「患者さんは、いい情報も悪い情報も受け入れて乗り越える覚悟が必要な時代になると思います」(中山先生)
そして、SDMの実現のためには、患者さん本人だけでなく家族を含めた周りにいる方々、そして医師だけでなく薬剤師や看護師などの医療スタッフを巻き込んだ、“多 対 多”のコミュニケーションが必要な時代になってくるのではないかと、これからの展望を述べた。
池田氏は、SDMのハードルが高いと感じる患者さんであっても、治療に対しての不安や辛さを感じたときには、医師に相談してほしいと呼び掛けた。また、自身の気持ちの変化に応じて、その都度自身の想いを伝えてほしいと語った。
大家先生は、SDMの実施によって患者さんが納得して前向きに治療に取り組むことは、医師としてもううれしいことだとし、「SDMは患者だけでなく医師側の満足度も上げる素晴らしい概念だ」と強調。「同じ患者さんなんていないのだから、これからの医師はもっと患者さんひとりひとりに興味を持ってほしいです。SDMという言葉は難しいイメージがあり、まだまだ認知度は低いですが、この考えが当たり前に実践される時代になればいいなと考えています」(大家先生)
 9月18日、メルクバイオファーマ株式会社主催の「がん領域におけるSDM(協働意思決定)セミナー」が開催された。今回のセミナーは、同社が実施した「SDM(協働意思決定)に関する意識と実態調査*」の結果が公表されたことが背景にある。
*結果の詳細はこちら
中山健夫先生(京都大学大学院 医学研究科)によると、人間を対象に疫学や統計学を活用できるようになってきた今、エビデンス(根拠)に基づく医療(EBM)が重要視されている。
EBMは、最良の研究によるエビデンス、臨床的熟練、患者の価値観、そして状況(患者さん自身の年齢や合併症などの個別性・多様性、医療を受ける場所)の4つを統合して実施する必要がある。そして、この実現に不可欠なのがSDMだという。
SDMは、医療者と患者さんのコミュニケーションによって「情報、目標、責任」の共有を進めていくこと、と中山先生。医療者が専門知識や経験に基づいて提示する治療選択肢が正解とされるインフォームドコンセントとは違い、SDMにおいては、医療者と患者さんが話し合いを通して一緒に悩みながら未知の着地点を探していくことになる。「どうしていいか分からないときは、相談して、協力して、一緒に悩んで決めましょう。SDMは(困難な)意思決定と合意形成を同時に行うコミュニケーションです」(中山先生)
また中山先生は、日本医療研究開発機構(AMED)の初代理事長の言葉である“LIFE=生命、生活、人生“という3つの概念にちなんで、医学研究も、医療も、そしてSDMも、人間の“LIFE”を支えるためにある、と語った。
大家基嗣先生(慶應義塾大学医学部 泌尿器科)は、患者さんの個別性と多様性が重視される今、病気と治療が1:1対応ではないと話す。「SDMは、個々の患者さんにとってベストな治療を一緒に探し、患者さんが前向きに治療に向き合っていくためにとても重要な概念です」(大家先生)
以下は、今回の調査結果を踏まえて同セミナーで実施されたパネルディスカッションから、各登壇者のコメントを抜粋して紹介する。
9月18日、メルクバイオファーマ株式会社主催の「がん領域におけるSDM(協働意思決定)セミナー」が開催された。今回のセミナーは、同社が実施した「SDM(協働意思決定)に関する意識と実態調査*」の結果が公表されたことが背景にある。
*結果の詳細はこちら
中山健夫先生(京都大学大学院 医学研究科)によると、人間を対象に疫学や統計学を活用できるようになってきた今、エビデンス(根拠)に基づく医療(EBM)が重要視されている。
EBMは、最良の研究によるエビデンス、臨床的熟練、患者の価値観、そして状況(患者さん自身の年齢や合併症などの個別性・多様性、医療を受ける場所)の4つを統合して実施する必要がある。そして、この実現に不可欠なのがSDMだという。
SDMは、医療者と患者さんのコミュニケーションによって「情報、目標、責任」の共有を進めていくこと、と中山先生。医療者が専門知識や経験に基づいて提示する治療選択肢が正解とされるインフォームドコンセントとは違い、SDMにおいては、医療者と患者さんが話し合いを通して一緒に悩みながら未知の着地点を探していくことになる。「どうしていいか分からないときは、相談して、協力して、一緒に悩んで決めましょう。SDMは(困難な)意思決定と合意形成を同時に行うコミュニケーションです」(中山先生)
また中山先生は、日本医療研究開発機構(AMED)の初代理事長の言葉である“LIFE=生命、生活、人生“という3つの概念にちなんで、医学研究も、医療も、そしてSDMも、人間の“LIFE”を支えるためにある、と語った。
大家基嗣先生(慶應義塾大学医学部 泌尿器科)は、患者さんの個別性と多様性が重視される今、病気と治療が1:1対応ではないと話す。「SDMは、個々の患者さんにとってベストな治療を一緒に探し、患者さんが前向きに治療に向き合っていくためにとても重要な概念です」(大家先生)
以下は、今回の調査結果を踏まえて同セミナーで実施されたパネルディスカッションから、各登壇者のコメントを抜粋して紹介する。
 (以降グラフはすべて調査結果より)
池田明香氏(NPO 法人キャンサーネットジャパン)は、患者には、現状を伝えたい、知ってもらいたい、という思いがある一方で、SDMに関わる2つの誤解があることを指摘。1つはSDMのためには勉強が必要だという誤解。本来SDMは、治療選択肢に対するメリット・デメリットと自分の価値観を擦り合わせながら治療を考えていくこと、自分の生き方と向き合うことだと、池田氏は強調した。またもう1つは、SDMは自分で責任を取る必要があるという誤解。「責任を取らなければいけないと捉えるのではなく、自分のことを自分で決められるのは、とても幸せなことと考えて進めていければよいと思います」(池田氏)
中山先生は、SDMは義務ではなく患者さんそれぞれに合った形で実施されるべきものであることが大前提であるとした上で、積極的に治療決定に関わりたいと考える患者さんには最大限サポートできる体制がある一方で、「医師に治療選択を委ねる」という決断も、SDMのひとつの形であると話した。
大家先生は、患者さんの医者に対する遠慮を解消するための雰囲気作りの大切さを強調。「(がんの治療選択は)患者さんの人生にとって重大なことです。納得できるまで時間をかけて決められるように、医師側もどっしり構えていることが大切であると思います」(大家先生)
(以降グラフはすべて調査結果より)
池田明香氏(NPO 法人キャンサーネットジャパン)は、患者には、現状を伝えたい、知ってもらいたい、という思いがある一方で、SDMに関わる2つの誤解があることを指摘。1つはSDMのためには勉強が必要だという誤解。本来SDMは、治療選択肢に対するメリット・デメリットと自分の価値観を擦り合わせながら治療を考えていくこと、自分の生き方と向き合うことだと、池田氏は強調した。またもう1つは、SDMは自分で責任を取る必要があるという誤解。「責任を取らなければいけないと捉えるのではなく、自分のことを自分で決められるのは、とても幸せなことと考えて進めていければよいと思います」(池田氏)
中山先生は、SDMは義務ではなく患者さんそれぞれに合った形で実施されるべきものであることが大前提であるとした上で、積極的に治療決定に関わりたいと考える患者さんには最大限サポートできる体制がある一方で、「医師に治療選択を委ねる」という決断も、SDMのひとつの形であると話した。
大家先生は、患者さんの医者に対する遠慮を解消するための雰囲気作りの大切さを強調。「(がんの治療選択は)患者さんの人生にとって重大なことです。納得できるまで時間をかけて決められるように、医師側もどっしり構えていることが大切であると思います」(大家先生)
 池田氏は、たとえ自分が望む結果にならなかったとしても、医師に相談し、十分なコミュニケーションができれば、患者さんの納得につながるのではないかと考察した。
また大家先生は、できるだけ不安を取り除くために時間をかけて考えることが重要であり、医師との十分なコミュニケーションが成立すれば、患者さんの満足度につながることを示唆する結果であるとコメントした。
池田氏は、たとえ自分が望む結果にならなかったとしても、医師に相談し、十分なコミュニケーションができれば、患者さんの納得につながるのではないかと考察した。
また大家先生は、できるだけ不安を取り除くために時間をかけて考えることが重要であり、医師との十分なコミュニケーションが成立すれば、患者さんの満足度につながることを示唆する結果であるとコメントした。
 中山先生は、医師は生存期間をいかに改善するかということを重視しがちである一方で、患者さんは治療の先の生活・人生を見ている点を強調し、これからのがん治療はより広い視点で考えていく必要性があるとコメントした。
また大家先生によると、治療に求めるものは、年齢や職業などのライフスタイルなどによってそれぞれなので、初対面で踏み込んで聞けるものではない。何度も話をしながら時間をかけて深掘りし、少しずつ核心に近づいていくイメージで患者さんと接しているとコメントした。
中山先生は、医師は生存期間をいかに改善するかということを重視しがちである一方で、患者さんは治療の先の生活・人生を見ている点を強調し、これからのがん治療はより広い視点で考えていく必要性があるとコメントした。
また大家先生によると、治療に求めるものは、年齢や職業などのライフスタイルなどによってそれぞれなので、初対面で踏み込んで聞けるものではない。何度も話をしながら時間をかけて深掘りし、少しずつ核心に近づいていくイメージで患者さんと接しているとコメントした。
 池田氏は、「先生の前ではいい患者であろう」という気持ちが働き、日常で気になっていることを医師の前で言い出せないことを指摘。その解決策として、体調をその都度メモとして残し、自分の症状を客観的に確認できるようにすることを挙げた。「メモを先生に見せるかどうかは自由ですが、診察前にメモを見返すだけでも、先生に相談する後押しになるのかなと思います」と池田氏。また、医師の診察前に、患者さん向けのガイドラインなどを見ながら自身の状況を把握しておくことが、不安要素の解消につながるのではないかとコメントした。
最後に中山先生は、SDMは患者さんにとっていい面ばかりではないことに言及。患者さんが自分の治療と向き合った結果、望む治療が難しい場合など、自分にとって都合が悪い情報も受け入れる必要が出てくる。「患者さんは、いい情報も悪い情報も受け入れて乗り越える覚悟が必要な時代になると思います」(中山先生)
そして、SDMの実現のためには、患者さん本人だけでなく家族を含めた周りにいる方々、そして医師だけでなく薬剤師や看護師などの医療スタッフを巻き込んだ、“多 対 多”のコミュニケーションが必要な時代になってくるのではないかと、これからの展望を述べた。
池田氏は、SDMのハードルが高いと感じる患者さんであっても、治療に対しての不安や辛さを感じたときには、医師に相談してほしいと呼び掛けた。また、自身の気持ちの変化に応じて、その都度自身の想いを伝えてほしいと語った。
大家先生は、SDMの実施によって患者さんが納得して前向きに治療に取り組むことは、医師としてもううれしいことだとし、「SDMは患者だけでなく医師側の満足度も上げる素晴らしい概念だ」と強調。「同じ患者さんなんていないのだから、これからの医師はもっと患者さんひとりひとりに興味を持ってほしいです。SDMという言葉は難しいイメージがあり、まだまだ認知度は低いですが、この考えが当たり前に実践される時代になればいいなと考えています」(大家先生)
池田氏は、「先生の前ではいい患者であろう」という気持ちが働き、日常で気になっていることを医師の前で言い出せないことを指摘。その解決策として、体調をその都度メモとして残し、自分の症状を客観的に確認できるようにすることを挙げた。「メモを先生に見せるかどうかは自由ですが、診察前にメモを見返すだけでも、先生に相談する後押しになるのかなと思います」と池田氏。また、医師の診察前に、患者さん向けのガイドラインなどを見ながら自身の状況を把握しておくことが、不安要素の解消につながるのではないかとコメントした。
最後に中山先生は、SDMは患者さんにとっていい面ばかりではないことに言及。患者さんが自分の治療と向き合った結果、望む治療が難しい場合など、自分にとって都合が悪い情報も受け入れる必要が出てくる。「患者さんは、いい情報も悪い情報も受け入れて乗り越える覚悟が必要な時代になると思います」(中山先生)
そして、SDMの実現のためには、患者さん本人だけでなく家族を含めた周りにいる方々、そして医師だけでなく薬剤師や看護師などの医療スタッフを巻き込んだ、“多 対 多”のコミュニケーションが必要な時代になってくるのではないかと、これからの展望を述べた。
池田氏は、SDMのハードルが高いと感じる患者さんであっても、治療に対しての不安や辛さを感じたときには、医師に相談してほしいと呼び掛けた。また、自身の気持ちの変化に応じて、その都度自身の想いを伝えてほしいと語った。
大家先生は、SDMの実施によって患者さんが納得して前向きに治療に取り組むことは、医師としてもううれしいことだとし、「SDMは患者だけでなく医師側の満足度も上げる素晴らしい概念だ」と強調。「同じ患者さんなんていないのだから、これからの医師はもっと患者さんひとりひとりに興味を持ってほしいです。SDMという言葉は難しいイメージがあり、まだまだ認知度は低いですが、この考えが当たり前に実践される時代になればいいなと考えています」(大家先生)





 オンコロとは
オンコロとは
 メディカル・サポーター
メディカル・サポーター
 Remember Girl’s Power!!
Remember Girl’s Power!!
 0120-974-268
0120-974-268