子宮とは
子宮は女性の骨盤内にある臓器です。子宮は、下部の筒状の「子宮頸部」と、上部の袋状の「子宮体部」に分けられ、子宮頸部の下は腟につながり、子宮体部の左右は卵管につながります。また、子宮の左右には卵巣があります。
子宮は妊娠したときに胎児を育てる器官です。筋肉から成り、子宮頸部の周囲にある基靱帯という組織によって支えられています。
子宮にできるがんのうち、子宮体部にできるがんを子宮体がんと言います。子宮内膜から発生するため、子宮内膜がんとも呼ばれています。
子宮体がんの罹患率と生存率
日本において、子宮体がんと診断された患者数は、2019年の報告で17,880例です。病期毎の5年相対生存率は、I期:96%、II期:89%、III期:68%、IV期:22%(国立がんセンターがん情報サービス「院内がん登録生存率集計」より)となっています。
子宮体がんの原因
子宮体がんは、子宮内膜の異常な増殖により起きるとされています。子宮内膜の増加には、女性ホルモンであるエストロゲンが関与しているため、女性ホルモンバランスがくずれやすい閉経前後の50~60歳代の女性に発症しやすいと考えられています。
また40歳代の女性でも、月経不順や肥満、妊娠・出産経験が少ないことなど、様々な原因により子宮体がんの発症につながります。
子宮体がんの症状
子宮体がんの代表的な自覚症状は、不正出血です。
また、おりものの異常や排尿痛、性交痛、下腹部痛などがあらわれたり、更に進行すると腹部膨満感が出たりすることもあります。
初期の不正出血は、非常にわずかである場合もありますが、月経以外の期間や閉経後に少しでも出血が見られる場合には、すぐに婦人科を受信することが大切です。
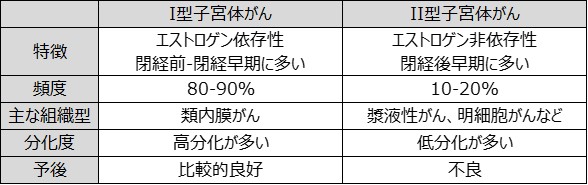
子宮体がんの種類と予後
子宮体がんの組織型は大部分(95%以上)が腺がんであり、稀に扁平上皮がんや肉腫などの組織型が認められます。また、腺がんは更に類内膜がん、粘液性がん、漿液性がん、明細胞がんに分けられますが、大半(約80%)が類内膜がんです。
更に、正常な細胞の形態をどれくらい維持しているのかを示す分化度によって、「高分化型(G1)」「中分化型(G2)」「低分化型(G3)」の3つのタイプに分けられます。
また子宮体がんは、発生機序により、エストロゲン依存性のI型と、非依存性のII型に分類されます。子宮体がんの80-90%はI型であり、エストロゲンの刺激が長く続くことで子宮内膜の異常な細胞が増え(子宮内膜異型増殖症)、がん化に至ります。
それぞれの分類とその特徴、予後との関係は下図のとおりです。